I. Le consentement aux soins
A. L’information préalable de la personne âgée ou en situation de handicap au sujet de son état de santé
1°) La personne n’est pas atteinte de troubles du discernement de sorte qu’elle est en capacité de recevoir l’information qui la concerne
Droit de la personne à être informée. « Toute personne a le droit d'être informée sur son état de santé. Cette information porte sur les différentes investigations, traitements ou actions de prévention qui sont proposés, leur utilité, leur urgence éventuelle, leurs conséquences, les risques fréquents ou graves normalement prévisibles qu'ils comportent ainsi que sur les autres solutions possibles et sur les conséquences prévisibles en cas de refus. Elle est également informée de la possibilité de recevoir, lorsque son état de santé le permet, notamment lorsqu'elle relève de soins palliatifs au sens de l’article L. 1110-10, les soins sous forme ambulatoire ou à domicile (article L. 1111-2 du code de la santé publique).
Exclusion de toute rétention d’information au sujet d’un diagnostic ou d’un pronostic grave lorsque la personne souhaite en être informée. « Le médecin doit à la personne qu'il examine, qu'il soigne ou qu'il conseille une information loyale, claire et appropriée sur son état, les investigations et les soins qu'il lui propose. Tout au long de la maladie, il tient compte de la personnalité du patient dans ses explications et veille à leur compréhension » (article R. 4127-35 du code de la santé publique, article 35 du code de déontologie médicale).
Le décret n° 2012-694 du 7 mai 2012 a eu pour objet, entre autres, de supprimer la mention de la possibilité pour le médecin de décider de ne pas communiquer à son patient un diagnostic ou un pronostic grave. La rétention d’information à l’initiative du médecin en dehors de tout souhait exprimé en ce sens par le patient ne reçoit plus désormais de fondement juridique.
Lorsque le médecin communique à l’entourage de son patient le diagnostic grave avant que ce dernier en soit éventuellement informé, cette initiative viole le droit du patient à s’opposer à l’information de son entourage : « en cas de diagnostic ou de pronostic grave, le secret médical ne s’oppose pas à ce que la famille, les proches de la personne malade ou la personne de confiance […] reçoivent les informations nécessaires destinées à leur permettre d’apporter un soutien direct à celle-ci, sauf opposition de sa part » (article L. 1110-4 du code de la santé publique).
Charge de l’information. « Cette information incombe à tout professionnel de santé dans le cadre de ses compétences et dans le respect des règles professionnelles qui lui sont applicables » (article L. 1111-2 du code de la santé publique). L’information portant sur le diagnostic ou sur le pronostic médical relève de la responsabilité du médecin en charge de son patient.
Refus de la personne d’être informée. « La volonté d’une personne d’être tenue dans l’ignorance d’un diagnostic ou d’un pronostic doit être respectée, sauf lorsque des tiers sont exposés à un risque de transmission » (article L. 1111-2 du code de la santé publique).
Situation d’urgence. « Seule l’urgence ou l’impossibilité d’informer peuvent en dispenser [le professionnel de santé] » (article L. 1111-2 du code de la santé publique).
La notion d’urgence n’a pas fait l’objet d’une définition précise par les textes. C’est, selon la Cour de cassation, aux juges du fond de se prononcer souverainement sur l’existence de circonstances s’apparentant à l’urgence (Cour de cassation, civ. 1re, 30 juin 1958, Bull. civ., n° 343).
Formalisation de l’information. « En cas de litige, il appartient au professionnel ou à l'établissement de santé d'apporter la preuve que l'information a été délivrée à l'intéressé dans les conditions prévues au présent article. Cette preuve peut être apportée par tout moyen » (article L. 1111-2 du code de la santé publique). Il semble opportun que le professionnel de santé formalise l’information de la personne dans le dossier individuel. Il n’est pas exigé de faire signer un document pour attester de cette information.
Information au cours d’un entretien individuel. « Cette information est délivrée au cours d'un entretien individuel » (article L. 1111-2 du code de la santé publique).
Hypothèse d’une personne faisant l’objet d’une mesure de protection. « L'information prévue au présent article [portant sur l’état de santé…] est délivrée aux personnes majeures protégées au titre des dispositions du chapitre II du titre XI du livre Ier du code civil d'une manière adaptée à leur capacité de compréhension.
Cette information est également délivrée à la personne chargée d'une mesure de protection juridique avec représentation relative à la personne. Elle peut être délivrée à la personne chargée d'une mesure de protection juridique avec assistance à la personne si le majeur protégé y consent expressément » (article L. 1111-2 III du code de la santé publique, libellé modifié par l’ordonnance du 11 mars 2020).
La référence aux « facultés de compréhension » a été substituée par l’ordonnance du 11 mars 2020 à celle de « capacité de discernement ».
2°) La personne est atteinte de troubles du discernement de sorte qu’elle n’est pas en capacité de recevoir l’information qui la concerne
Exemption du devoir d’informer la personne. Le professionnel est exempté de cette obligation dans l’hypothèse où l’information de la personne n’est pas possible. « Seules l'urgence ou l'impossibilité d'informer [le patient] peuvent l'en dispenser » (article L. 1111-2 du code de la santé publique).
B. Le recueil du consentement
1°) Patient majeur ne bénéficiant pas d’une mesure de protection
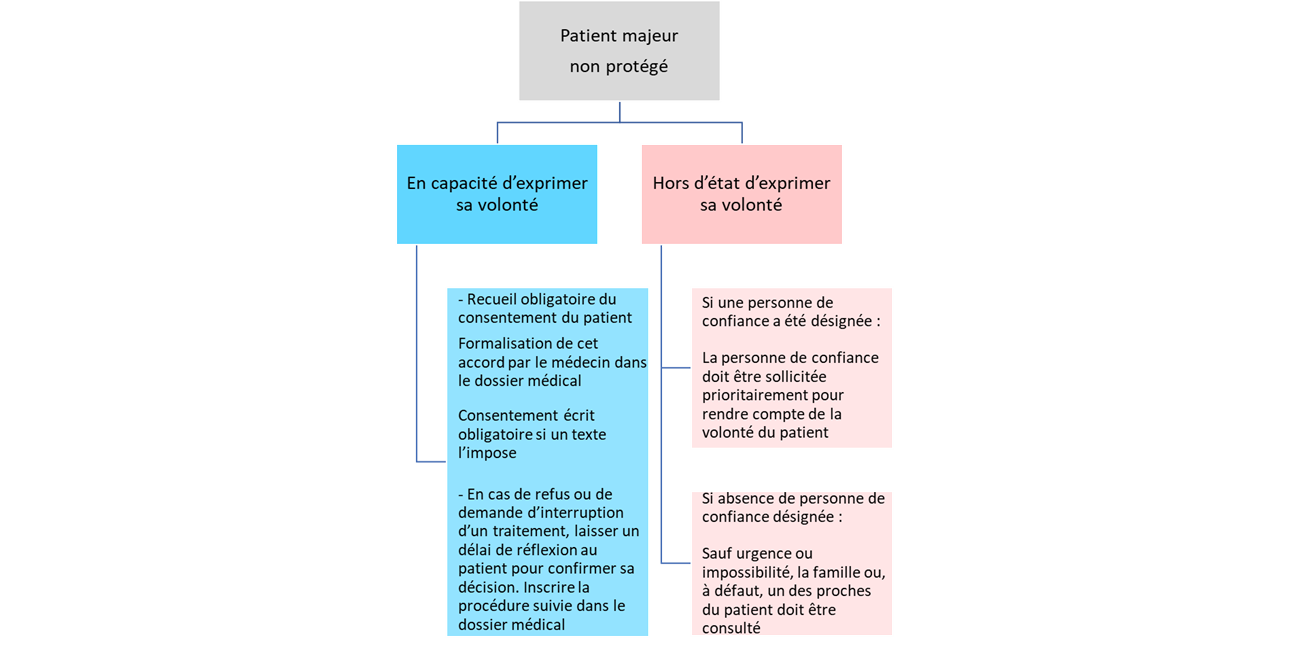
a) Patient en capacité d’exprimer sa volonté
Accord du patient requis. « Toute personne prend, avec le professionnel de santé et compte tenu des informations et des préconisations qu'il lui fournit, les décisions concernant sa santé.
Toute personne a le droit de refuser ou de ne pas recevoir un traitement. Le suivi du malade reste cependant assuré par le médecin, notamment son accompagnement palliatif.
Le médecin a l'obligation de respecter la volonté de la personne après l'avoir informée des conséquences de ses choix et de leur gravité. […] Aucun acte médical ni aucun traitement ne peut être pratiqué sans le consentement libre et éclairé de la personne et ce consentement peut être retiré à tout moment » (article L. 1111-4 du code de la santé publique).
Procédure à suivre en cas de refus de soins. « Si, par sa volonté de refuser ou d'interrompre tout traitement, la personne met sa vie en danger, elle doit réitérer sa décision dans un délai raisonnable. Elle peut faire appel à un autre membre du corps médical. L'ensemble de la procédure est inscrite dans le dossier médical du patient » (article L. 1111-4 du code de la santé publique).
b) Patient dans l’incapacité d’exprimer sa volonté
Textes de référence.
- « Lorsque la personne est hors d'état d'exprimer sa volonté, aucune intervention ou investigation ne peut être réalisée, sauf urgence ou impossibilité, sans que la personne de confiance [...] ou la famille, ou à défaut, un de ses proches ait été consulté » (article L. 1111-4 du code de la santé publique, énoncé non modifié par la loi du 2 février 2016, créant de nouveaux droits en faveur des malades et des personnes en fin de vie).
- « Toute personne majeure peut désigner une personne de confiance qui peut être un parent, un proche ou le médecin traitant et qui sera consultée au cas où elle-même serait hors d’état d’exprimer sa volonté et de recevoir l’information nécessaire à cette fin. Elle rend compte de la volonté de la personne. Son témoignage prévaut sur tout autre témoignage » (article L. 1111-6 du code de la santé publique).
- « Si le malade est hors d'état d'exprimer sa volonté, le médecin ne peut intervenir sans que la personne de confiance, à défaut, la famille ou un de ses proches ait été prévenu et informé, sauf urgence ou impossibilité » (article R. 4127-36 du code de la santé publique, dans sa rédaction modifiée par le décret n° 2016-1066 du 3 août 2016).
Analyse du Conseil national de l’Ordre des médecins. Le Conseil national de l’Ordre des médecins a communiqué au sujet des situations de personnes présentant une vulnérabilité psychique sans qu’elles soient sous tutelle : « les patients présentant des difficultés de compréhension, d’expression de la langue française pour des raisons d’atteinte des fonctions sensorielles, des capacités cognitives ou par des carences socioculturelles. Le médecin doit s’adapter aux capacités d’échange du patient, s’enquérir auprès de la famille, des proches, de la personne de confiance, mais il sera seul à prendre une décision, engageant sa responsabilité si les avis sont contraires » (CNOM, Docteur Pierre Cressard, Quelles précautions prendre quand on soigne un patient majeur sous tutelle ? Bulletin de l’Ordre des médecins, mai 2003, rubrique Pratique).
2°) Patient faisant l’objet d’une mesure de protection
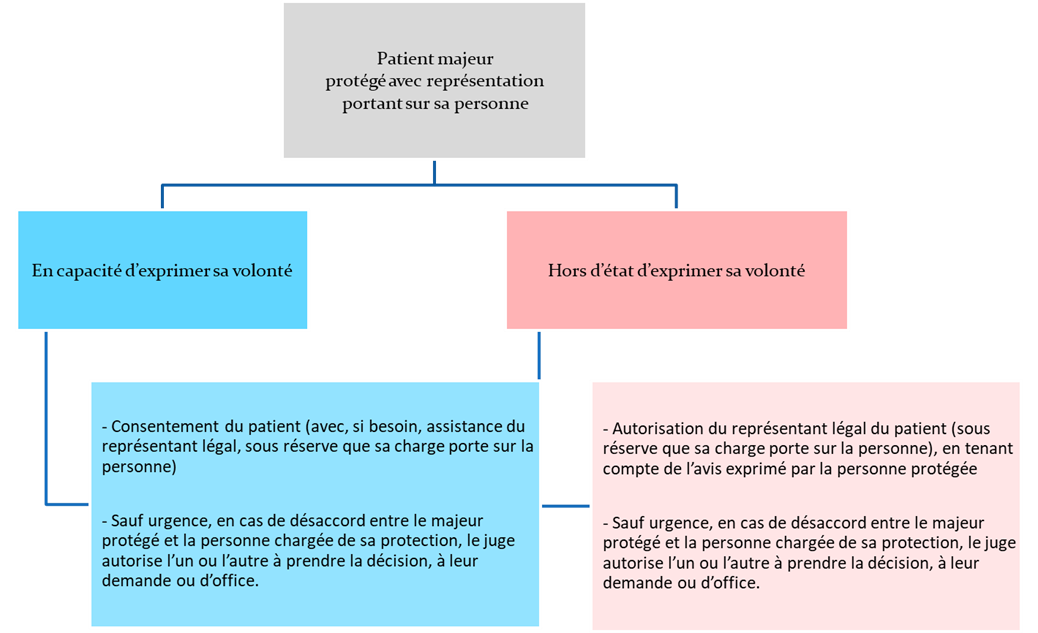
a) Hypothèse d’une personne faisant l’objet d’une tutelle ou d’une habilitation familiale
Textes de référence.
- « Le consentement, mentionné au quatrième alinéa [portant sur tout acte médical ou traitement], de la personne majeure faisant l'objet d'une mesure de protection juridique avec représentation relative à la personne doit être obtenu si elle est apte à exprimer sa volonté, au besoin avec l'assistance de la personne chargée de sa protection. Lorsque cette condition n'est pas remplie, il appartient à la personne chargée de la mesure de protection juridique avec représentation relative à la personne de donner son autorisation en tenant compte de l'avis exprimé par la personne protégée. Sauf urgence, en cas de désaccord entre le majeur protégé et la personne chargée de sa protection, le juge autorise l'un ou l'autre à prendre la décision.
Dans le cas où le refus d'un traitement […] par la personne chargée de la mesure de protection juridique s'il s'agit d'un majeur faisant l'objet d'une mesure de protection juridique avec représentation relative à la personne, risque d'entraîner des conséquences graves pour la santé du mineur ou du majeur protégé, le médecin délivre les soins indispensables.
[…]
Les dispositions du présent article s'appliquent sans préjudice des dispositions particulières relatives au consentement de la personne pour certaines catégories de soins ou d'interventions » (article L. 1111-4 du code de la santé publique, dans sa version issue de l’ordonnance du 11 mars 2020).
- « Un médecin appelé à donner des soins à un majeur faisant l'objet d'une mesure de protection juridique avec représentation relative à la personne doit obtenir son consentement, le cas échant avec l'assistance de la personne chargée de la mesure de protection. Lorsque ce majeur fait l'objet d'une mesure de protection juridique avec représentation relative à la personne et n'est pas apte à exprimer sa volonté, le médecin doit obtenir l'autorisation de la personne chargée de la mesure de protection, qui tient compte de l'avis exprimé par l'intéressé. Sauf urgence, en cas de désaccord entre le majeur protégé et la personne chargée de sa protection, le juge autorise l'un ou l'autre à prendre la décision » (article R. 4127-42 du code de la santé publique, alinéa 2, créé par le décret du 28 mai 2021).
Analyse.
Depuis la loi du 5 mars 2007, l’article 459 du code civil prévoit que le juge des tutelles est tenu de préciser dans sa décision si le tuteur est autorisé à représenter la personne pour prendre toutes décisions personnelles hors celles que la loi exclut du dispositif de représentation (déclaration de naissance, exercice de l’autorité parentale…). Le législateur a souhaité favoriser le respect du principe de l’autonomie de la personne.
En pratique, il semble opportun d’identifier si la mesure de tutelle comporte l’attribution de la charge de prendre des décisions personnelles à un tuteur.
Une autorisation du juge des tutelles désormais limitée aux seules situations de désaccord entre la personne et son représentant légal. Jusqu’à la réforme opérée par la loi du 23 mars 2019, l’article 459 du code civil comportait une obligation d’obtention préalable d’une autorisation du juge des tutelles pour « prendre une décision ayant pour effet de porter gravement atteinte à l'intégrité corporelle de la personne protégée », à l’exception des situations d’urgence.
La loi du 23 mars 2019 a modifié le libellé de l’article 459 du code civil, ajustement effectué ensuite par l’ordonnance du 11 mars 2020, par souci de cohérence, à l’article L. 1111-4 du code de la santé publique.
Le contrôle du juge des tutelles a été estimé « manifestement excessif » alors que l’accord conjoint de la personne protégée et de la personne chargée de la protection suffit le plus souvent à garantir qu’une action est bien entreprise conformément aux objectifs de la mesure de protection.
En conséquence, le législateur a adopté un amendement tendant à « clarifier le rôle du juge des tutelles lorsque des décisions médicales doivent être prises en faveur de la personne protégée. En effet, dans ce domaine, l’intervention du médecin, tiers à la mesure de protection et expert en son domaine, constitue une garantie suffisante, d’autant que les médecins sont formés au recueil du consentement. Le juge n’interviendrait plus qu’en cas de difficultés, notamment en cas d’opposition entre la volonté du patient et celle de la personne chargée de la mesure, même lorsqu’il s’agit d’un « acte médical grave » (Assemblée nationale, Rapport n° 1396 et 1397 du 9 novembre 2018, Tome I).
La circulaire du ministère de la justice du 25 mars 2019 indique que « l’accès aux soins est ainsi facilité, les règles n’étant claires ni pour les majeurs protégés, ni pour les tuteurs, ni pour les médecins. La notion d’acte médical grave n’a jamais pu être définie. Avant la loi de programmation et de réforme pour la justice, une autorisation pouvait être demandée au juge pour une extraction dentaire ou une pose de prothèse de hanche, même lorsque le majeur, le tuteur et le médecin sont d’accord sur le principe de l’opération. Quelle était la plus-value du juge ?
Quelles connaissances médicales pourraient lui permettre d’aller à l’encontre de la décision prise par un médecin et acceptée par le patient ? Le recours au juge est désormais limité aux seuls cas de désaccord pour déterminer qui, du majeur protégé ou de son tuteur, peut prendre la décision ».
b) Hypothèse d’une personne faisant l’objet d’une curatelle
La curatelle, simple ou renforcée, n’a pas d’effet sur la capacité de la personne bénéficiant d’une curatelle pour ce qui est de consentir aux décisions médicales qui la concernent, à l’exception des hypothèses pour lesquelles il existe une règle spéciale, comme, par exemple, le prélèvement d’organes à partir d’un donneur vivant.
c) Hypothèse d’une personne faisant l’objet d’une sauvegarde de justice
La personne sous sauvegarde de justice consent en principe aux décisions médicales qui la concernent. Toutefois, dans le cas où le juge des tutelles a désigné un mandataire spécial, ce dernier peut s’être vu confier par le juge une mission de protection de la personne (article 438 du code civil )
Evaluation de la capacité de la personne âgée ou en situation de handicap à exprimer sa volonté
L’évaluation de la capacité à exprimer sa volonté ne fait pas l’objet d’une définition juridique, probablement parce que celle-ci ne relève manifestement pas du ressort de la loi.
La capacité de la personne majeure à exprimer sa volonté est présumée. Lorsque le professionnel considère que celle-ci n’est pas effective, il semble indispensable d’apporter la preuve de cette réalité et d’en assurer la traçabilité, notamment dans le dossier individuel.
De multiples instruments ont été développés afin de mesurer la capacité d’une personne à exprimer sa volonté.
C. L’intervention d’un service de soins infirmiers à domicile (SSIAD)
1°) Consentement à l’intervention d’un SSIAD
Formalisation dans le document individuel de prise en charge. « Le SSIAD élabore avec la personne accompagnée ou son représentant légal un document individuel de prise en charge. Ce document comporte notamment une description des prestations de soins qui sont délivrées et contribue ainsi au projet individualisé de soins et de manière plus large au projet personnalisé de l’usager.
[…] Il est établi lors de l’admission et remis à chaque personne et, le cas échéant, à son représentant légal, au plus tard dans les 15 jours qui suivent l’admission (III de l’art D. 311 du CASF). Il est élaboré avec la participation de la personne admise et, si nécessaire, de sa famille ou de son représentant légal. Il mentionne le nom des personnes qui participent à son élaboration.
Ce document définit les objectifs de la prise en charge et décrit la liste et la nature de prestations offertes (VI de l’art D. 311 du CASF). Il est établi pour la durée qu’il fixe et prévoit les conditions et les modalités de sa résiliation (IV de l’art D. 311 du CASF). Il fait l’objet d’avenants ou de modifications dès lors que les termes initiaux du document sont modifiés (VII de l’art D. 311 du CASF). Ces avenants sont élaborés dans les mêmes conditions que le document initial » (Ministère des affaires sociales, de la santé et des droits des femmes, Recueil commenté des normes et des recommandations applicables aux services de soins infirmiers à domicile, mai 2015, p. 23).
Signature du document individuel de prise en charge par la personne ou son représentant légal. « [Le document individuel de prise en charge] est établi et signé par le directeur de l'établissement ou par une personne désignée par l'organisme ou la personne gestionnaire de l'établissement, du service ou du lieu de vie et d'accueil. Il peut être contresigné par la personne accueillie ou son représentant légal. Lorsqu'il est établi dans les services d'aide et d'accompagnement à domicile mentionnés aux 6° [établissements et services qui accueillent des personnes âgées ou qui leur apportent à domicile une assistance dans les actes quotidiens de la vie, des prestations de soins ou une aide à l'insertion sociale], 7° [établissements et les services, y compris les foyers d'accueil médicalisé, qui accueillent des personnes adultes handicapées, quel que soit leur degré de handicap ou leur âge, ou des personnes atteintes de pathologies chroniques, qui leur apportent à domicile une assistance dans les actes quotidiens de la vie, des prestations de soins ou une aide à l'insertion sociale ou bien qui leur assurent un accompagnement médico-social en milieu ouvert] ou 16° du I de l'article L. 312-1, il est contresigné par la personne accueillie ou son représentant légal ».
« Dans l’hypothèse où il est signé par les deux parties, il a alors la valeur d’un contrat » (Ministère des affaires sociales, de la santé et des droits des femmes, Recueil commenté des normes et des recommandations applicables aux services de soins infirmiers à domicile, mai 2015, p. 23).
2°) Intervention conjointe d’une équipe d’hospitalisation à domicile (HAD) et d’un SSIAD
Introduction d’une possibilité d’intervention conjointe par un décret du 13 avril 2018. « Prévue par le plan national 2015-2018 pour le développement des soins palliatifs et l’accompagnement en fin de vie et le plan maladies neurodégénératives 2014-2019, cette modalité de prise en charge permet aux patients fragiles, en situation de fin de vie ou dont l’état de santé s’aggrave de conserver auprès d’eux une partie de l’équipe soignante du SSIAD/SPASAD avec laquelle ils ont tissé des liens lorsqu’ils sont pris en charge par un établissement d’HAD.
Conformément à cet objectif, l’intervention conjointe ne vise que la prise en charge par un établissement d’HAD d’un patient faisant déjà l’objet d’une prise en charge par un SSIAD ou un SPASAD. Cet encadrement garantit le maintien de la réponse médico-sociale aux besoins sur les territoires » (Instruction du 4 juin 2018).
Convention de partenariat obligatoire. « [Le SSIAD et l’établissement d’HAD] définissent dans leur convention de partenariat les modalités d’échange d’information et de traçabilité des actes, ainsi que les modalités de gestion et d’organisation des situations de besoins de soins non programmés ou d’urgence » (Instruction du 4 juin 2018).
« Préalablement à la mise en place de la première intervention conjointe prévue au I, le titulaire de l'autorisation d'activité de soins d'hospitalisation à domicile et le service de soins infirmiers à domicile ou le service polyvalent d'aide et de soins à domicile concluent une convention […] » (article D. 6124-205 II du code de la santé publique, créé par le décret du 31 janvier 2022). Cette exigence était précédemment prévue à l’article D. 6124-312 III du même code, disposition abrogée par le décret du 31 janvier 2022. Le contenu de cette convention est défini dans ce même article.
Information et recueil du consentement du patient. « Lorsqu’une prise en charge en hospitalisation à domicile est prescrite, le médecin traitant ou à défaut, le médecin désigné par le patient informe le patient de la nécessité de changer de prise en charge.
Le SSIAD/SPASAD recueille l’accord du patient et l’informe des conditions d’organisation et de fonctionnement des interventions conjointes.
Conformément aux dispositions du 2° de l’article L. 1110-12 du code de la santé publique, l’accord du patient pour que les actes prescrits par le médecin soient réalisés par les personnels des 2 structures en intervention conjointe, permet de considérer qu’ils constituent une seule équipe de soins.
Les éléments d’information donnés doivent être appropriés à la situation du patient » (modèle de convention de partenariat annexé à l’Instruction du 4 juin 2018).
3°) Relais entre un SSIAD et un établissement d’HAD
Responsabilité du médecin traitant. « Le relais du SSIAD/SPASAD à l’établissement d’HAD ou de l’établissement d’HAD au SSIAD/SPASAD est sous la responsabilité du médecin traitant ou à défaut, du médecin désigné par le patient, qui apprécie cliniquement la prise en charge nécessaire du patient en concertation avec le médecin coordonnateur de l’établissement d’HAD ou l’infirmier coordonnateur du SSIAD/SPASAD » (Instruction du 4 juin 2018)
Accord du patient recueilli par le médecin traitant. « L’accord du patient pour effectuer le relais est recueilli par le médecin traitant, ou, à défaut, le médecin désigné par le patient ou la structure qui propose le relais » (Instruction du 4 juin 2018).
Information du patient. « La structure qui propose le relais doit veiller à ce que le patient et/ou son représentant légal soit informé de la nécessité de changer de prise en charge, des conditions de fonctionnement de l’autre structure et des modalités de relais notamment dans la prise en charge financière des aides techniques et des médicaments.
Elle recueille l’accord du patient pour transmettre auprès de l’autre structure les informations qui le concernent en vue de la prise en charge par l’autre structure.
Les éléments d’information donnés doivent être appropriés à la situation du patient et celui-ci est dûment informé de son droit d'exercer une opposition à l'échange et au partage d'informations le concernant.
Les deux structures définissent dans une convention de partenariat les modalités d’organisation du relais, ainsi que les modalités d’information du patient » (Instruction du 4 juin 2018). Un modèle de convention est annexé à l’Instruction du 4 juin 2018.
II. Le consentement à l’aide (intervention d’un service d’aide et d’accompagnement à domicile (SAAD)
Respect d’un cahier des charges national. Les services d’aide et d’accompagnement à domicile (SAAD) sont soumis au respect d’un cahier des charges national, figurant à l’annexe 3-0 du code de l’action sociale et des familles. Ce cahier des charges a été initialement annexé au décret du 22 avril 2016 puis intégré au code de l’action sociale et des familles.
Valeur juridique du cahier des charges national. Le cahier des charges indique que « les prescriptions de ce cahier des charges constituent des conditions techniques minimales d’organisation et de fonctionnement que le gestionnaire met en œuvre selon ses propres choix d’organisation. Le gestionnaire répond au présent cahier des charges soit en assumant avec ses moyens propres l’intégralité de la prestation, soit en s’associant avec d’autres structures pour y parvenir. Il lui appartient de définir et de mettre en œuvre les modalités d’organisation, d’encadrement et de coordination des interventions de façon à assurer une prestation de qualité, de la maintenir dans le temps et d’en justifier l’effectivité dans le cadre des contrôles et procédures prévus à cet effet ».
Formalisation de l’accord de la personne au travers d’un contrat écrit. « Toute prestation donne lieu à l’établissement d’un contrat écrit dont un exemplaire est remis à la personne accompagnée et qui précise la durée, la fréquence, le type, le prix de la prestation avant toute prise en charge. Lorsque cette information est disponible, l’estimation du montant restant à charge de la personne accompagnée est jointe au contrat initial.
La facture fait apparaître un relevé précis des consommations. Dans tous les cas, la formalisation de l’accord de la personne accompagnée sur la prestation proposée et ses modalités est nécessaire. Cet accord est recueilli dans le cadre du contrat avant l’intervention, à l’exception des cas d’urgence avérée. Dans ces derniers cas, le recueil de l’accord du proche aidant est recherché dans la mesure du possible » (paragraphe 4.3.2. du cahier des charges).
Droit de rétractation. Le contrat doit être conforme aux règles du droit de la consommation. A ce titre, le gestionnaire du service d’aide à domicile est tenu de remettre à la personne un bordereau de rétractation. Ce droit peut être exercé dans les quinze jours à compter du lendemain du jour de la signature du contrat.
« Le contrat est conforme aux exigences de l'article L. 221-9 du code de la consommation et comprend notamment un bordereau de rétractation, dont les conditions de présentation et les mentions sont précisées en annexe de l'article R. 221-1 du même code. La personne accompagnée dispose d'un droit de rétractation de quatorze jours à compter du lendemain du jour de la signature du contrat conclu entre la personne accompagnée et le gestionnaire, dans les conditions prévues aux articles L. 221-18 et suivants du code de la consommation. Durant ce délai de quatorze jours, conformément à l'article L. 221-27 du même code, l'exercice du droit de rétractation met automatiquement fin au contrat sans frais pour le consommateur autres que ceux prévus aux articles L. 221-23 à L. 221-25 du même code » (paragraphe 4.3.3. du cahier des charges).
[1] Article 438 du code civil : « le mandataire spécial peut également se voir confier une mission de protection de la personne dans le respect des articles 457-1 à 463 ».
VOIR TABLEAUX PDF